“…Se presentan una serie de recomendaciones de corte proactivo que permitan centros de trabajo sanos, amables y seguros y una prestación de servicios sanitarios acorde al rigor científico, la práctica laboral y las condiciones sociales y culturales…”
Entrevista a:
D. Pedro Borraz Gil
Sector de Salud y Servicios Socio Sanitarios FeSP-UGT-Madrid
Entrevistado por Emilio González. Área de Prevención de FREMAP
Hablamos con D. Pedro Borraz Gil, coautor del estudio “Situación y análisis de las condiciones de trabajo y factores psicosociales de los profesionales de Atención Primaria”, según los datos que nos ha facilitado, los Centros de Salud de la Comunidad de Madrid son la puerta y eje del sistema de provisión de servicios de salud. En la actualidad se cuenta con 430 puntos físicos diferentes, superficie de 630.000m² y una dispersión geográfica de 8.000 Km². Una cobertura para 6.660.471 usuarios, con derecho a asistencia pública. Según datos de la Consejería de Sanidad en 2017 se han realizado casi 50 millones de consultas. El total de citas creadas asciende a 33.618.057. En la actualidad la plantilla trabajadores asciende a 12.495 trabajadores, recogidas en 30 categorías laborales. Se han gestionado en los servicios de atención al paciente un total de 13.816 reclamaciones, 125 diarias. Se han notificado 792 agresiones a trabajadores de la sanidad pública madrileña en el pasado 2017.
¿Qué puede aportar el estudio que han realizado desde la “Federación de empleados y empleadas de los Servicios Públicos de UGT-Madrid”?
El estudio de los factores psicosociales que aquí presentamos es un elemento crítico a la hora de comprender las relaciones sociales y laborales en los Centros de Salud de la Comunidad de Madrid, así como la incidencia de la organización y métodos de trabajo implantados e implementados en los puestos y centros objeto de estudio. La presión asistencial, la gestión del tiempo de trabajo, las relaciones sociales y apoyo institucional y la emergencia de conflictos de índole laboral y relacional, necesita de una revisión, análisis y discusión que permita abordar una intervención psicosocial desde el punto de vista de la cultura preventiva e institucional, el sistema técnico y el patrón de relaciones interpersonales y de equipo. Es de interés y preocupación para este sindicato de Atención Primaria, aportar, dar valor, trascendencia y utilidad a la investigación y reflexión sobre estas cuestiones y condicionantes y su aplicación práctica como beneficio y mejora tanto de carácter laboral como profesional.
Dicho estudio identifica algunos inconvenientes, sin sesgo de continuidad, al tener que desarrollar la acción investigadora, con un universo muy amplio, con la autodisciplina de un diseño propio, aplicación interna, tanto de los recursos informáticos, correo electrónico corporativo y con el tratamiento de los cuestionarios para dotarles de sentido, proyección y evaluación. Por último, significar el bajo presupuesto teórico-preventivo que presenta el sector estudiado fruto de la escasa implementación de la cultura de la prevención y en consecuencia el bajo nivel pedagógico y de compromiso en estas y otras cuestiones laborales y preventivas, tanto de los trabajadores como de la Institución en su conjunto.
¿Cuáles son las necesidades detectadas que justifican la realización de este estudio?
En primer lugar, expresar que no existen estudios completos, estructurados e integrales que aborden estos criterios, análisis y situación ante riesgos psicosociales en Atención Primaria. Los Riesgos Psicosociales es el segundo problema de salud relacionado con el trabajo en el ámbito estatal, en el Sector de Salud. Según estudios de UGT, año 2017, cifra el coste anual de la no prevención de los riesgos psicosociales entre 545 y 810 millones de euros. La implantación e implementación de la cultura e intervención psicosocial en los Centros de Salud de Atención Primaria de la Comunidad de Madrid todavía no ha tenido su máxima exposición y compromiso. La VII Encuesta Nacional de Condiciones de Trabajo ya ponía de manifiesto que un 33,8% del personal sanitario expresaba que su trabajo era excesivo. A todas estas cuestiones se añade el envejecimiento de la población trabajadora en Atención Primaria, donde un 60% de los trabajadores tienen 51 años o superior y un 17,7% son mayores de 60 años.

Según nos comentabas, son varios los objetivos del estudio, ¿podrías concretarnos dichos objetivos y la metodología que habéis utilizado para la realización del trabajo?
Hemos planteado tres objetivos específicos: Identificar, valorar y localizar los factores de riesgos psicosociales en los centros, en segundo lugar, caracterizar y evidenciar las condiciones de trabajo en relación a la organización de los centros, la presión asistencial y las relaciones sociales y por último difundir e intervenir, de una forma proactiva, en la cultura de la prevención y el bienestar psicosocial en los centros.
Para el desarrollo del análisis efectuado se utilizó el cuestionario perteneciente al Método Psico3. Encuesta auto cumplimentada, preguntas cerradas, dicotómicas y mediante envío por correo corporativo institucional.
Se recogió la percepción de los trabajadores sobre 6 factores psicosociales, a través de 22 preguntas, unos 37 Ítem.
El estudio se dirigió a 11 categorías (TCAE, celadores, Administrativos, T. Sociales Fisioterapeutas, Médicos/ Pediatras, Matronas/ Enfermeras y Odontólogos e Higienistas), universo de 11.959 T.
Los instrumentos contemplados objeto del estudio fueron (6):
- Carga de trabajo.
- Tiempo de trabajo.
- Autonomía/participación.
- Interés de la institución por el trabajador/compensación.
- Relaciones y apoyo social.
- Desempeño del rol.
¿Podrías indicarnos los resultados más relevantes a los que habéis llegado?
Entrando ya en los resultados, la impronta y perfil perceptivo de los encuestados en el estudio se define por dos gráficas (Gráficas Críticas) que son la guía del estudio psicosocial.
- En todas las categorías profesionales, por encima del 80% del personal, se percibe una baja preocupación por el clima laboral.
- En cuanto a la intervención psicosocial, conocimiento que tienen los trabajadores sobre si se ha realizado una evaluación de Riesgos Psicosociales, el 94,4% de los encuestados no saben si se ha realizado y del resto, ese 5,6%, no han tenido un retorno de la información en un 88,8%. Cifras que ponen de manifiesto la importancia de potenciar la información sobre prevención de riesgos psicosociales en los centros.
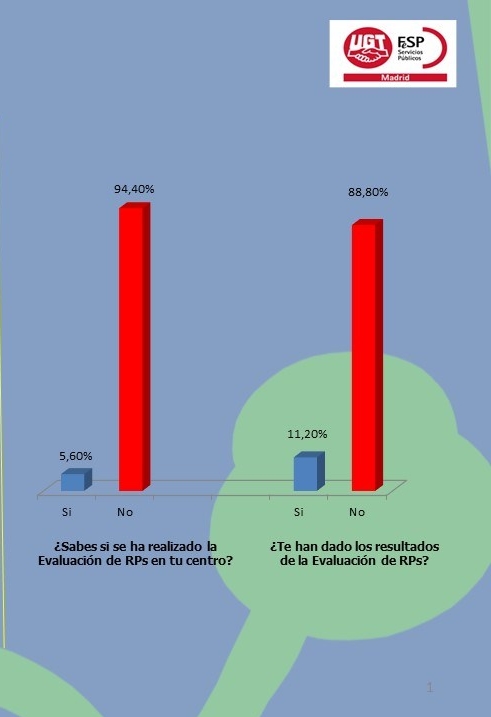
Resultados:
Para el conjunto de la muestra, los resultados tanto globales como por categorías a destacar, entre otros, serían:
- El trabajo es excesivo y/o elevado, así lo expresan por encima del 80% de categorías como Administrativos, Fisioterapeutas y Médicos y Pediatra.
- En relación al Tiempo de Trabajo:
- Tienen poco tiempo para realizar su trabajo, Fisioterapeutas, Médicos y Pediatra y T. Sociales
- Tienen que trabajar con rapidez, siempre o casi siempre, Administrativos, Fisioterapeutas, Medico y Pediatras y Odontólogos e Higienista
- Tienen que acelerar su trabajo, siempre o a menudo, Fisioterapeutas, Médicos y Pediatras, T. Sociales, Administrativos y Enfermeras/Matronas, todos por encima de un 80%.
- Existe una Sobrecarga de trabajo al no disponer de recursos, siempre, casi siempre o a menudo por parte de Médicos y Pediatras en un 90,6%, Administrativos un 74%, Fisioterapeutas 74,4% y DUE y Matronas 70,5%.
- La Participación en la toma de decisiones, es muy baja, se acentúa en categorías como TCAE un 89,64%, Celadores un 85,71%, Administrativos un 84,24% y Odontólogos/ Higienistas un 82,30%.
- Hacer una parada o detener su trabajo es algo que pueden hacer, a veces, los Fisioterapeutas en un 73%, Médicos y Pediatras 57%, TCAE 72,40% y T. Sociales 73,70%. Notorio que más de un tercio de los Médicos y Pediatras no pueden hacer una parada nunca.
- En cuanto a los daños a la salud manifestados por cambios en el estado de ánimo, problemas con compañeros, etc., se manifiestan en la mayoría de las categorías con porcentajes entre el 75% y el 89%.
- En cuanto a los conflictos personales, los porcentajes más altos se sitúan en Enfermeras y Matronas con un 80,41%, siendo sólo superados por Administrativos y Celadores con un 83% y 89% respectivamente.
¿A qué conclusiones habéis llegado? ¿Qué recomendaciones pueden surgir a partir de vuestras conclusiones?
Para finalizar concluir que la exposición de los trabajadores por la carga y presión asistencial es alta para muchos colectivos, excepciones en TCAE y celadores. Según resulta del estudio, se percibe una escasa intervención proactiva en el sistema de gestión de la prevención, en específico en el balance social, relaciones y apoyo institucional y por ultimo expresar la incidencia importante en el ambiente y la salud de los trabajadores de los Centros de Salud.
En base a los aspectos formulados objeto del estudio y la propia observación del participante, presentamos una serie de recomendaciones de corte proactivo que permitan centros de trabajo sanos, amables y seguros y una prestación de servicios sanitarios acorde al rigor científico, la práctica laboral y las condiciones sociales y culturales.
Entre otras:
- Dotar de criterios, argumentos y recursos la acción preventiva y la intervención psicosocial diaria a través de la información y formación a los trabajadores, en especial de los mandos intermedios y las propias Direcciones Asistenciales.
- Implementar la gestión de calidad del futuro servicio de prevención propio, con recursos, presupuesto y capacidad ejecutiva, y ser partícipes de las necesidades e intereses de los trabajadores como valor en la gestión asistencial y laboral de los centros.
- Asentar los instrumentos de consulta, información y participación con los delegados de prevención y representantes de los trabajadores, así como el papel de los referentes en prevención, unidades básicas de salud, como base de la negociación, participación y calidad en la atención asistencial y preventiva.
- Dar valor a las condiciones de trabajo, sanas, seguras y estables, como elemento preventivo fundamental y trabajar sobre un modelo social y laboral que proporcione a los individuos razones profundas para cuidarse entre sí y legitimar nuestro trabajo asistencial y de servicio público diario, ahora y como proyecto de futuro.
Gracias por presentarnos vuestro trabajo.
Como complemento a este artículo, os invitamos a visualizar los videos “Bioseguridad. Buenas prácticas en el sector sanitario” en que encontrarás recomendaciones y pautas para el uso correcto de los instrumentos cortantes y punzantes, en el sector sanitario.


